DEFINISI
Tuberkulosis adalah penyakit menular langsung yang disebabkan oleh kuman TB (Mycobacterium Tuberculosis), sebagian besar kuman TB menyerang paru, tetapi dapat juga mengenai organ tubuh lainnya.
ETIOLOGI
Penyebab tuberculosis adalah Mycobacterium Tuberculosis. Bakteri ini berbentuk batang, mempunyai sifat khusus yaitu tahan terhadap asam pada pewarnaan, oleh karena itu disebut pula sebagai Basil Tahan Asam (BTA). Bakteri TB cepat mati dengan sinar matahari langsung, tetapi dapat bertahan hidup beberapa jam di tempat yang gelap dan lembab. Dalam jaringan tubuh kuman ini dapat dormant, tertidur lama selama beberapa tahun.
PATOGENESIS
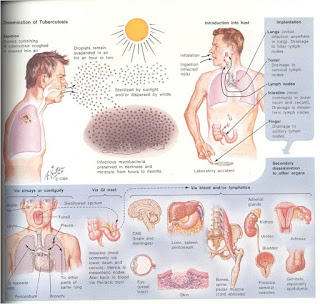
Sumber penularannya adalah penderita TB BTA positif. Pada waktu batuk atau bersin, penderita menyebarkan kuman ke udara dalam bentuk droplet (percikan dahak). Droplet yang mengandung kuman dapat bertahan di udara pada suhu kamar selama beberapa jam. Orang dapat terinfeksi kalau droplet tersebut terhirup ke dalam saluran pernapasan. Selama kuman TB masuk ke dalam tubuh manusia melalui pernapasan, kuman TB tersebut dapat menyebar dari paru ke bagian tubuh lainnya, melalui sistem peredaran darah, sistem saluran limfe, saluran napas, atau penyebaran langsung ke bagian-bagian tubuh lainnya.
Daya penularan dari seorang penderita ditentukan oleh banyaknya kuman yang dikeluarkan dari parunya. Makin tinggi derajat positif hasil pemeriksaan dahak, makin menular penderita tersebut. Bila hasil pemeriksaan dahak negatif (tidak terlihat kuman), maka penderita tersebut dianggap tidak menular. Kemungkinan seseorang terinfeksi TB ditentukan oleh konsentrasi droplet dalam udara dan lamanya menghirup udara tersebut.
Gambar 1. Patogenesis tuberkulosis
Infeksi primer
Infeksi primer terjadi saat seseorang terpapar pertama kali dengan kuman TB. Droplet yang terhirup sangat kecil ukurannya, sehingga dapat melewati sistem pertahanan mukosillier bronkus, dan terus berjalan sehinga sampai di alveolus dan menetap disana. Infeksi dimulai saat kuman TB berhasil berkembang biak dengan cara pembelahan diri di paru, yang mengakibatkan peradangan di dalam paru, saluran limfe akan membawa kuman TB ke kelenjar limfe di sekitar hilus paru, dan ini disebut sebagai kompleks primer. Waktu antara terjadinya infeksi sampai pembentukan kompleks primer adalah 4-6 minggu. Adanya infeksi dapat dibuktikan dengan terjadinya perubahan reaksi tuberkulin dari negatif menjadi positif.
Kelanjutan setelah infeksi primer tergantung kuman yang masuk dan besarnya respon daya tahan tubuh (imunitas seluler). Pada umumnya reaksi daya tahan tubuh tersebut dapat menghentikan perkembangan kuman TB. Meskipun demikian, ada beberapa kuman akan menetap sebagai kuman persister atau dormant (tidur). Kadang-kadang daya tahan tubuh tidak mampu mengehentikan perkembangan kuman, akibatnya dalam beberapa bulan, akan menjadi penderita Tuberkulosis. Masa inkubasi, diperkirakan sekitar 6 bulan.
Tuberkulosis pasca primer (post primary TB)
Tuberkulosis pasca primer biasanya terjadi setelah beberapa bulan atau tahun sesudah infeksi primer, misalnya karena daya tahan tubuh menurun akibat terinfeksi HIV atau status gizi yang buruk. Ciri khas dari tuberkulosis pasca primer adalah kerusakan paru yang luas dengan terjadinya kavitas atau efusi pleura.
DIAGNOSIS
Diagnosis TB pada anak sulit sehingga sering terjadi misdiagnosis baik overdiagnosis maupun underdiagnosis. Pada anak-anak batuk bukan merupakan gejala utama. Pengambilan dahak pada anak biasanya sulit, maka diagnosis TB anak perlu kriteria lain dengan menggunakan sistem skor.
Unit Kerja Koordinasi Respirologi PP IDAI telah membuat Pedoman Nasional Tuberkulosis Anak dengan menggunakan sistem skor (scoring system), yaitu pembobotan terhadap gejala atau tanda klinis yang dijumpai. Pedoman tersebut secara resmi digunakan oleh program nasional penanggulangan tuberkulosis untuk diagnosis TB anak.
Lihat tabel 1. tentang sistem pembobotan (scoring system) gejala dan pemeriksaan penunjang.
Setelah dokter melakukan anamnesis, pemeriksaan fisik, dan pemeriksaan penunjang, maka dilakukan pembobotan dengan sistem skor. Pasien dengan jumlah skor yang lebih atau sama dengan 6 (>6), harus ditatalaksana sebagai pasien TB dan mendapat OAT (obat anti tuberkulosis). Bila skor kurang dari 6 tetapi secara klinis kecurigaan ke arah TB kuat maka perlu dilakukan pemeriksaan diagnostik lainnya sesuai indikasi, seperti bilasan lambung, patologi anatomi, pungsi lumbal, pungsi pleura, foto tulang dan sendi, funduskopi, CT-Scan, dan lain lainnya.
Tabel 1. Sistem skoring (scoring system) gejala dan pemeriksaan penunjang TB
PENATALAKSANAAN
Tujuan penatalaksanaan
Pengobatan TB bertujuan untuk menyembuhkan pasien, mencegah kematian, mencegah kekambuhan, memutuskan rantai penularan dan mencegah terjadinya resistensi kuman terhadap OAT.
Pengobatan kategori anak
Gambar 2. Alur tatalaksana pasien TB anak pada unit pelayanan kesehatan dasar
Pada sebagian besar kasus TB anak pengobatan selama 6 bulan cukup adekuat. Setelah pemberian obat 6 bulan, lakukan evaluasi baik klinis maupun pemeriksaan penunjang. Evaluasi klinis pada TB anak merupakan parameter terbaik untuk menilai keberhasilan pengobatan. Bila dijumpai perbaikan klinis yang nyata walaupun gambaran radiologik tidak menunjukkan perubahan yang berarti, OAT tetap dihentikan.
Prinsip dasar pengobatan TB adalah minimal 3 macam obat dan diberikan dalam waktu 6 bulan. OAT pada anak diberikan setiap hari, baik pada tahap intensif maupun tahap lanjutan dosis obat harus disesuaikan dengan berat badan anak.
Tabel 2a. Dosis OAT Kombipak pada anak
Tabel 2b. Dosis OAT KDT pada anak
Keterangan:
- Bayi dengan berat badan kurang dari 5 kg dirujuk ke rumah sakit
- Anak dengan BB 15-19 kg dapat diberikan 3 tablet.
- Anak dengan BB ≥33 kg , dirujuk ke rumah sakit.
- Obat harus diberikan secara utuh, tidak boleh dibelah
- OAT KDT dapat diberikan dengan cara : ditelan secara utuh atau digerus sesaat sebelum diminum.
Pengobatan pencegahan (profilaksis) untuk anak
Pada semua anak, terutama balita yang tinggal serumah atau kontak erat dengan penderita TB dengan BTA positif, perlu dilakukan pemeriksaan menggunakan sistem skoring. Bila hasil evaluasi dengan skoring sistem didapat skor < 5, kepada anak tersebut diberikan Isoniazid (INH) dengan dosis 5-10 mg/kg BB/hari selama 6 bulan. Bila anak tersebut belum pernah mendapat imunisasi BCG, imunisasi BCG dilakukan setelah pengobatan pencegahan selesai.
DAFTAR PUSTAKA
- Departemen Kesehatan Republik Indonesia. 2007. Pedoman Nasional Penanggulangan Tuberkulosis, ed. 2. Depkes RI : Jakarta.
- Rahajoe, N. 1987. Beberapa Masalah Penanggulangan Tuberkulosis Anak Dalam Praktek Sehari-hari. Fakultas Kedokteran Universitas Indonesia : Jakarta.
- Widodo, E. 2003. Tuberkulosis Pada Anak : Diagnosis dan Tata Laksana Pendidikan Kedokteran Berkelanjutan. IDAI Jaya : Jakarta.





Comments
Post a Comment
Terima kasih atas komentar yang diberikan.. Akan disampaikan dan ditanggapi segera..